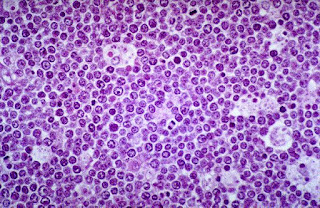
Leucocitosis
Se refiere al aumento de las cifras totales de leucocitos (>10,000 células/mm3) (Lichtman, 2011).
Leucocitos
Morfología: redonda a oval
Núcleo: variable
Citoplasma: con gránulos o sin gránulos
El aumento puede ser tanto de granulocitos como de agranulocitos
Tinción: wright. Aumento: 1000x
Fuente: http://investigacioninteractivaaqb.blogspot.com/
Leucopenia
Se refiere a la disminución de las cifras totales de leucocitos (<5,000/mm3) (Williams, 2011).
Hay disminución tanto de granulocitos (Neutrófilos, eosinófilos y basófilos) como agranulocitos (Linfocitos y monocitos).
Forma: redonda a oval
Núcleo: variable
Citoplasma: con gránulos o sin gránulos.
Fuente: http://leucopenia.org/
Tinción: Giemsa. Aumento: 1000x
Neutrofilia
Se refiere al aumento de las cifras absolutas de neutrófilos (bandas y neutrófilos maduros) a más de 6,000/mm3. Puede presentarse en infecciones bacterianas. A la neutrofilia extrema se le conoce con frecuencia como reacción leucemoide porque la elevación de la cifra de leucocitos puede simular leucemia.
Forma de neutrófilos: redonda a oval
Núcleos: dos a cuatro lóbulos
Fuente: http://investigacioninteractivaaqb.blogspot.com/
Tinción: wright. Aumento: 1000x
Neutropenia
Se refiere a la disminución de las cifras de neutrófilos: menos de 1.5x109/L en pacientes de 1 mes a 10 años de edad, y menos de 1.8 x109/L en pacientes mayores de 10 años. Puede deberse a 1)trastornos de la producción, 2) trastornos de la distribución y el recambio; 3) neutropenia inducida por fármacos (Williams, 2011).
Neutrófilos
Forma: redonda a oval
Núcleo: lobulado, de dos a cuatro lóbulos.
Fuente: http://investigacioninteractivaaqb.blogspot.com/
Tinción: Wright. Aumento: 400x
Basofilia
Se refiere al aumento de las cifras absolutas de basófilos (>75 basófilos/mm3). El aumento puede ser un signo útil de leucemia mielógena crónica y enfermedades mieloides clonales (Williams, 2011).
Forma: redonda a oval
Núcleo: oval
Citoplasma: con gránulos basófilos.
Tinción: Wright. Médula ósea. Aumento: 400x.
Basófilopenia
Se refiere a la disminución de las cifras absolutas de basófilos en sangre periférica. Su determinación es más difícil que otros casos. Se presenta en cuadros patológicos como:
- Infecciones determinadas como el exantema súbitos
- Endocrinopatías como el hipertiroidismo.
- Tratamientos prolongados con heparina.
Tinción: Wright. Aumento: 1000x
Eosinofilia
El grado de eosinofilia se describe como:
- * Leve (0.5 a 1.5x109 eosinófilos/L).
- * Moderada (1.5 a 5.0 x 109 eosinófilos/L).
- * Marcada (>5.0 x 109 eosinófilos/L).
· * Las causas más frecuentes de eosinofilia
incluyen:
- * En el mundo: infecciones con parásitos
helmínticos.
- * En países industrializados: asma y otros
trastornos alérgicos (alergia a fármacos, rinitis alérgica, dermatitis
atópica).
-
Las enfermedades alérgicas por lo general
resultan sólo en eosinofilia leve.
Tinción: Wright. Aumento: 400x
Eosinopenia
Eosinopenia: se refiere a la disminución de la cifra
absoluta de eosinófilos (<50/mm3).
Se presenta en enfermedades agudas, debido tanto a la
migración de los eosinófilos a los tejidos atraídos por factores quimiotácticos
como a la liberación de corticoides, que inhiben la producción y la liberación
de la histamina (Manascero, 2003).
Tinción: Wright. Aumento: 1000x
Monocitosis
Es un aumento del número de monocitos por encima de 750/mm3
en los niños y de 440/mm3 en los adultos. Es uno de los signos de la leucemia
monocítica (Miale, 1985).
Tinción: Wright. Aumento: 400x
Monocitopenia
Se refiere a la disminución de la cifra absoluta de
monocitos (<150 células/mm3).
Se presenta en el estrés inflamatorio por redistribución de
monocitos en la reserva marginal. Así mismo, una administración permanente de
corticosteroides puede disminuir la producción (Manascero, 2003).
Tinción: Wright. Aumento: 400x
Linfocitosis
La linfocitosis es un incremento en el número o la
proporción de linfocitos en la sangre. Se presenta cuando el número de
linfocitos es mayor que 4,000 células/ mm3 en adultos, 7,000 células/mm3 en los
niños mayores y 9,000/mm3 en los bebés (Manascero, 2003).
Tinción: Wright. Aumento: 400x
Linfopenia
Linfopenia absoluta, o el recuento de linfocitos en sangre
periférica menor que 0.6 x 109/L puede observarse en pacientes con hepatitis
infecciosa, secundaria a algunas neoplasias, en sujetos con determinados tipos
de linfoma Hodgkin, tuberculosis activa, LES o trastornos endocrinos, o como
resultado de exposición a algunos fármacos (Rodak, 2005).
Tinción: Wright. Aumento: 1000x
Referencias Bibliográficas
Manascero, A. (2003).
Atlas de Morfología celular, alteraciones y enfermedades relacionadas. España: CEJA
Miale, J. (1985).
Hematología: medicina de laboratorio. España: Reverté.
Rodak, B. (2005).
Hematología: fundamentos y aplicaciones clínicas. España: Médica Panamericana.
Silva, C., García, J., Gómez, D., Muñoz, D., Silva, L., Puertas, E. (2006).
Técnico especialista en laboratorio. España: MAD.
Leucemias
Leucemias Agudas
Leucemia mieloblástica aguda (LMA)
Es una neoplasia maligna originada en una célula hematopoyética multipotencial; se caracteriza por proliferación clonal de células blásticas anormales y trastornos en la producción de células sanguíneas normales que resultan en anemia, trombocitopenia y cifras de leucocitos bajas, normales o altas, dependiendo del número de células leucémicas en la sangre. Se presenta en nueve variantes morfológicas, cada una con sus propias características citológicas, genéticas y, algunas veces, clínicas (Lichtman, 2011).
Según el sistema de clasificación Franco-americano-británico (FAB), existen ocho fenotipos, los cuales son:
MO: leucemia mieloblástica aguda, mínimamente diferenciada. Los blastos no desarrollan las características morfológicas mieloides y menos del 3% son positivos para mieloperoxidasa o Sudán negro B. No se observan cuerpos de Auer.
Médula ósea. Tinción: Wright. Aumento original x500
Fuente: Rodak, B. (2002). Hematología. España: Médica Panamericana.
M1: leucemia mieloblástica aguda sin maduración.
En este subtipo se desarrolla una diferenciación mieloide mínima. Los mieloblastos deben constituir más del 30% de las células nucleadas de la médula y la relación M:3 es mayor que 1. El 90% de las células no eritroides es mieloblasto. El 3% de los mieloblastos deben ser positivos cuando se colorea con mieloperoxidasa o Sudán negro B.
Médula ósea. Tinción: Wright. Aumento original x250
Fuente: Rodak, B. (2002). Hematología. España: Médica Panamericana.
M2: leucemia mieloblástica aguda con maduración.
De nuevo, el 30% de todas las células nucleadas debe ser blasto en un extendido de médula ósea y las células mieloides exceden en número a los eritrocitos nucleados. Los blastos constituyen menos del 90% de las células no eritroides y hay maduración más allá del estadío de promielocito en más del 10% de las células no eritroides.
Médula ósea. Tinción. Tinción: Wright. Aumento original x250
Fuente: Rodak, B. (2002). Hematología. España: Médica Panamericana.
M3: leucemia promielocítica aguda.
Hay dos tipos de LMA M3. El más frecuente es la variante hipergranular. En este tipo, más del 30% de las células es mieloblasto y hay promielocitos anormales con gránulos muy abundantes en el citoplasma. Se hallan numerosos cuerpos de AUER, a menudo, apilados como tacos de madera (denominados en células “haces”). Los núcleos con frecuencia son reniformes o bilobulados. Las células son positivas intensas con la coloración de mieloperoxidasa y Sudán negro B.
Médula ósea, coloración de Wright, aumento original x250
Fuente: Rodak, B. (2002). Hematología. España: Médica Panamericana.
M4: leucemia mielomonocítica aguda.
La leucemia mielomonocítica aguda presenta células malignas con características granulocíticas y monocíticas. En una muestra de médula ósea en la que más del 30% de todas las células nucleadas son blastos, cuando la relación del M:E es mayor que 1, más del 20% de las células no eritroides es de origen monocítico. La proporción de células monocíticas no puede exceder el 80% de las no eritroides.
 Médula ósea. Coloración de Wright. Aumento original x250
Médula ósea. Coloración de Wright. Aumento original x250
Fuente: Rodak, B. (2002). Hematología. España: Médica Panamericana.
M5: leucemia monocítica aguda
La leucemia monocítica aguda constituye el 12% de los casos de LMA. El diagnóstico se basa solo en la morfología de la médula ósea. Más del 30% de las células está constituido por blastos en una médula con más precursores mieloides que eritroides. Más del 80% de las células deben tener morfología monocítica; las células granulocíticas representan menos del 20%. Se reconocen dos subtipos de M5: m5a y M5b.
M5a es la leucemia monocítica aguda mal diferenciada; más del 80% de las células monocíticas son monoblastos.
Médula ósea. Tinción de Wright. Aumento original x250
Fuente: Rodak, B. (2002). Hematología. España: Médica Panamericana.
M5b es la leucemia monocítica aguda diferenciada. Menos del 80% de las células monocíticas está representado por monoblastos y predominan los monocitos y promonocitos reconocibles, con núcleos cerebriformes grandes que pueden tener nucléolos y citoplasma de color gris traslúcido abundante con gránulos finos de color rosa.
Médula ósea. Coloración de Wright. Aumento original x250
Fuente: Rodak, B. (2002). Hematología. España: Médica Panamericana.
M6: eritroleucemia aguda
Es un tipo raro de LMA (3% de los casos) y es la única LMA
con hiperplasia de precursores eritroides. Más del 50% de las células de médula
ósea son eritrocitos nucleados (una relación M:E invertida). De las células
restantes (no eritroides), el 30% está constituido por mieloblastos. Las
células eritroides a menudo son raras muestras características
megaloblastoides; es común la presencia de varios núcleos. Puede haber vacuolas
perinucleares en los pronormoblastos y los normoblastos basófilos (Rodak,
2002).
Médula ósea. Coloración de Wright. Aumento original x250
Fuente: Rodak, B. (2002). Hematología. España: Médica Panamericana.
M7: leucemia megacariocítica aguda
La leucemia megacariocítica aguda es el tipo más raro de
LMA; constituye el 1% o menos de los casos y es la variante que recibió la definición
más reciente del FAB. El diagnóstico de M7 depende de la presencia del 30% de
blastos en la médula (todas las células nucleadas); el 30% de estos blastos
está constituido por megacarioblastos. Hay blastos de tamaños variables y
burbujas citoplasmáticas.
Médula ósea. Tinción de Wright. Aumento original x 330.
Fuente: Rodak, B. (2002). Hematología. España: Médica Panamericana.
Leucemia Linfoblástica Aguda
La leucemia linfoblástica aguda (LLA) es sobre todo una enfermedad
de la niñez; la mayoria de los casos se produce entre los 2 y los 10 años. Si
bien es rara en los adultos, el segundo pico en la incidencia se produce en los
pacientes ancianos.
Sólo la mitad de los pacientes con LLA presenta leucocitosis
y puede no tener linfoblastos circulantes. Suele haber neutropenia,
trombocitopenia y anemia.
Tinción de wright
Fuente: Rodak, B. (2002). Hematología. España: Médica Panamericana.
Clasificación según FAB
L1: Alrededor 25 a los 30% de casos adultos y los 85% de casos de la niñez de todos están de este subtipo. Las células son de tamaño pequeño, dimensión nuclear regular, cromatina homogénea, nucléolo pequeño o ausente y citoplasma escaso.
Médula ósea. Tinción de Wright. Aumento original x250
Fuente: Rodak, B. (2002). Hematología. España: Médica Panamericana.
L2: Alrededor del 70% de casos adultos y el 14% de casos de la niñez son de este tipo. Las células son grandes, con dimensión nuclear irregular, cromatina heterogénea y nucléolo grande.
Médula ósea. Tinción de Wright. Aumento original x250
Fuente: Rodak, B. (2002). Hematología. España: Médica Panamericana.
- L3: es el subtipo más raro con solamente casos de 1 a del 2%. En este tipo las células son grandes y uniformes con las vacuolas (burbuja como características) en el citoplasma que cubre el núcleo.
Médula ósea. Tinción de Wright-Giemsa. Aumento original x250
Fuente: Rodak, B. (2002). Hematología. España: Médica Panamericana.
Leucemias crónicas
Leucemia linfocítica crónica
Es el tipo más común de leucemia y por lo general afecta a
los pacientes mayores.
La célula maligna en la LLC es un linfocito pequeño, con
aspecto maduro, con un inmunofenotipo de célula B o de célula T.
Sangre periférica. Tinción de Wright. Aumento original x 500
Fuente: Rodak, B. (2002). Hematología. España: Médica Panamericana.
Leucemia de células pilosas
Es un trastorno maligno raro que conforma el 2% de todas las
leucemias. La pancitopenia es característica de este trastorno y el aspirado de
médula ósea no produce material como resultado de su infiltración. Éstas tienen
núcleos reniformes a ovalados con cromatina finamente granular y citoplasma de
color gris fino con proyecciones (filipodia), que dan el aspecto “piloso”
(Rodak, 2002).
Sangre periférica. Tinción de Wright. Aumento original x 400.
Fuente: Rodak, B. (2002). Hematología. España: Médica Panamericana.
Leucemia mieloide crónica
Se considera un trastorno mieloproliferativo crónico, se
caracteriza por panmielosis con predominio del componente mieloide en la médula
ósea, sangre periférica y otros órganos.
Hay anemia, leucocitosis marcada (50-500 x109/L o mayor),
trombocitosis, eosinofilia, basofilia y un espectro de maduración de
granulocitos con predominio de mielocitos en sangre periférica. Los
mieloblastos constituyen menos del 10% de los leucocitos circulantes. En
ocasiones se observan eritrocitos nucleados; de hecho, cuando la sangre
periférica se asemeja a muestra de aspirado de médula ósea, el diagnóstico
habitual es LMC. La granularidad de las células puede ser bastante variable,
casi similar a la granulación tóxica a microgranular. Suele ser difícil
diferenciar entre basófilos y promielocitos normales.
Sangre periférica. Tinción de Wright. Aumento original x500
Fuente: Rodak, B. (2002). Hematología. España: Médica Panamericana.
 "Célula madre"
"Célula madre"
Referencias Bibliográficas
Lichtman, M., Kaushansky, K., Kipps, T., Prchal, J., y Levi, M. (2011). WILLIAMS. Manual de Hematología. México: McGraw-Hill.
Rodak, B. (2002). Hematología. España: Médica Panamericana.
LINFOMAS
Linfoma de Hodgkin
Abarca un grupo heterogéneo de
trastornos y se caracteriza desde el punto de vista morfológico por un fondo
proliferativo de células inflamatorias benignas como linfocitos, histiocitos,
plasmocitos y eosinófilos diseminados con
una cantidad relativamente menor de células malignas grandes y sus
variantes (células de Reed-Sternberg.
La célula de Reed-Sternberg
clásica es grande y tiene un núcleo bilobulado o polilobulado y membrana
nuclear gruesa. El núcleo contiene un nucléolo eosinófilo grande, destacado,
rodeado por una zona clara o halo. El citoplasma puede ser claro o acidófilo (Rodak, 2002).
Tinción Hematoxilina-Eosina. Aumento: 1000x
Fuente: Rodak, B. (2002). Hematología. España: Médica Panamericana.
Esclerosis nodular
Éste es uno de los subtipos más
comunes y abarca alrededor del 60% de todos los casos de linfoma de Hodgkin. Se
caracteriza por grados variables de fibrosis del ganglio linfático y células RS
lacunares. Estos nódulos están compuestos por mayoría de linfocitos T de
aspecto maduro asociados con cantidades variables de granulocitos, macrófagos y
eosinófilos (Rodak, 2002).
Tinción Hematoxilina-Eosina. Aumento: 1000x
Fuente: Rodak, B. (2002). Hematología. España: Médica Panamericana.
Celularidad mixta
Observado con frecuencia (20% de
los linfomas de Hodgkin). Tiene un pronóstico intermedio. Puede presentarse en
cualquier estadio clínico en el momento del diagnóstico. Los ganglios con
celularidad mixta tienen un aspecto
microscópico variable pero por lo general están reemplazados por un infiltrado
heterogéneo de neutrófilos, linfocitos maduros, macrófagos y eosinófilos. Son
comunes las células RS binucleadas clásicas, muy frecuentes en el linfoma de
Hodgkin con celularidad mixta (Rodak, 2002).
Tinción Hematoxilina-Eosina. Aumento: 1000x
Fuente: Rodak, B. (2002). Hematología. España: Médica Panamericana.
Depleción linfocítica
Es raro y representa del 5% de
todas las formas de linfoma de Hodgkin. Tiene el peor pronóstico.
El ganglio linfático por este
subtipo se caracteriza por pérdida o depleción linfocítica y de otras células
de fondo y la presencia de fibrosis difusa variable. Las células RS son
importantes y suelen tener un aspecto muy atípico o anaplásico (Rodak, 2002).
Tinción Hematoxilina-Eosina. Aumento: 1000x
Fuente: Rodak, B. (2002). Hematología. España: Médica Panamericana.
Predominio linfocítico
Este subtipo se caracteriza por
una proliferación difusa de linfocitos T pequeños con tipos ocasionales de
células RS lacunares o clásicas. Por lo general no se observan las células en
rosetas de maíz y los eosinófilos, los plasmocitos y los histiocitos son
relativamente raros.
Tinción Hematoxilina-Eosina. Aumento: 1000x
Fuente: Rodak, B. (2002). Hematología. España: Médica Panamericana.
Neoplasias de células B
Linfoma linfocítico de células
pequeñas
La proliferación de células
linfoides pequeñas, malignas, se limita a la sangre periférica y la médula
ósea.
Se caracteriza por una
proliferación linfocitos pequeños, redondos, que borran de manera difusa la
estructura del ganglio linfático normal. Estos linfocitos malignos pueden
distinguirse de los elementos linfoides normales por su cromatina nuclear
gruesa e irregular. El 95% se origina en las células B, mientras que los casos
restantes derivan de las células T (Rodak, 2002).
Tinción de Hematoxilina-Eosina. Aumento: 1000x
Fuente: Rodak, B. (2002). Hematología. España: Médica Panamericana.
Linfoma difuso de células B
grandes
Comprende el 30 al 40% de todos
los linfomas no Hodgkin en los adultos. Se observan en sitios
extraganglionares. Los ganglios linfáticos se
reemplazan con una población difusa de células malignas grandes con
núcleos ovalados, hendidos o no. Suelen observarse varios nucléolos, adyacentes
a una membrana engrosada. También se observan cantidades variables de
inmunoblastos con nucléolos eosinófilos y citoplasma plasmocitoide de color
azul grisáceo (Rodak, 2005).
Tinción de Hematoxilina-Eosina. Aumento: 100x
Rodak, B. (2005). Hematología: fundamentos y aplicaciones clínicas. España: Médica Panamericana.
Linfoma de Burkitt
Todas las formas del lindoma de
Burkitt son idénticas desde el punto de vista morfológico y presentan una
proliferación difusa de células linfoides neoplásicas pequeñas entremezcladas
con histiocitos coloreados en forma más oálida, lo que crea un patrón
característico en “cielo estrellado”. Las células malignas muestran núcleos
redondos, no hendidos con cromatina agrupada, varios nucléolos y numerosas
mitosis. Un halo delgado de citoplasma basófilo por lo general se asocia con
las células de Burkitt (Rodak, 2005).
Hematoxilina-Eosina. Aumento: 1000x
Rodak, B. (2005). Hematología: fundamentos y aplicaciones clínicas. España: Médica Panamericana
Neoplasias de las células T
Linfoma linfoblástico de células
T precursoras
Este linfoma se caracteriza por
la proliferación de células linfoides inmaduras con un aspecto similar al de
los linfoblastos de la leucemia linfoblástica aguda (LLA).
Se asocia con un tumor
mediastínico grande y carnoso y una linfadenopatía supradiafragmática.
Tinción de Hematoxilina-Eosina. Aumento: 1000x
Rodak, B. (2002). Hematología: fundamentos y aplicaciones clínicas. España: Médica Panamericana.
Linfoma de Células T periféricas
Los linfomas de células T
periféricas son diversos y suelen asociarse con reemplazo difuso de los
ganglios linfáticos con células malignas grandes. Las células neoplásicas
multinucleadas tienen formas irregulares con citoplasma amplio eosinófilo o
claro. No se observan características nucleares linfoblásticas (Rodak, 2002).
Tinción de Hematoxilina-Eosina. Aumento: 1000x
Rodak, B. (2002). Hematología: fundamentos y aplicaciones clínicas. España: Médica Panamericana.
Referencias Biblográficas
Rodak, B. (2002. Hematología: fundamentos y aplicaciones clínicas. España: Médica Panamericana.
Rodak, B. (2005). Hematología: fundamentos y aplicaciones clínicas. España: Médica Panamericana.